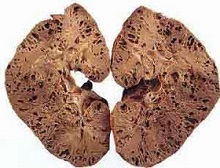
慢性肾衰竭(CRF)不是一种独立的疾病,是各种原因引起的肾脏损害进展恶化达终末期的表现,肾功能接近正常人10%左右时,出现一系列综合征。一般有比较长的病程,按其肾功能损害程度分肾功能不全代偿期;肾功能不全失代偿期又称氮质血症期;肾功能衰竭期;终末期又称尿毒症期。
大家都知道,想要尽快恢复健康,除了及时对症治疗并不够,在治疗的同时,建议患者一定要保持愉悦的心情,情绪波动也会影响到此病的治疗,除此之外,生活中的护理也是必不可少的,不仅仅要重视饮食合理,一定要明白该病患者什么可以吃,什么不能食用。最后提醒大家,一旦出现病症,就要及时就医治疗!
来源资料:《国内中西医结合杂志》 1997年 第5期

1.慢性肾小球肾炎 病情发展恶化到晚期是最常见慢性肾衰竭的原因。
2.间质性肾炎(Interstitial Nephritis)是一组主要累及肾间质和肾小管的疾病,因此又称小管一间质性肾病(Tubulo-Interstitia Nephropa-thy).其病因复杂,是临床常见病,占泌尿系统疾病的25%~33%,居于慢性肾衰竭的第二位。
(1)感染:细菌、病毒、霉菌、疟原虫等侵袭肾间质和肾小管,其代表疾病如慢性肾盂肾炎。恶性疝疾等。
(2)免疫损害:常见药物过敏如青霉素、磺胺,自身免疫性疾患如系统性红斑狼疮、硬皮病、皮肌炎累及肾脏。
(3)毒性物质损害:如氨基糖苷类抗生素,造影剂损害肾脏,重金属盐类如汞、铅、砷、金等损害肾脏。
(4)肾脏血供障碍:如肾动脉硬化、肾动脉狭窄等。
(5)代谢异常:如高尿酸血症、高钙血症、长期低血钾等。
(6)物理因素:长期照射X线,恶性肿瘤X线放疗等。
(7)尿路梗阻:梗阻引起膀胱、输尿管尿液反流使肾盂、输尿管压力增高损害肾间质,如合并感染则更加重病情。
(8)肿瘤直接浸润肾间质:如白血病、淋巴瘤、癌细胞转移引起肾间质损害。
(9)遗传性疾病:如多囊肾、肾囊肿。
(10)巴尔干肾炎:属于原因不明的肾间质性疾病,主要发生在南欧。
3.高血压动脉硬化 此时首先损害肾小管而后损害肾小球,与肾小球肾炎首先损害肾小球而后损害肾小管不同。
4.继发于代谢性疾病 如糖尿病、痛风肾、淀粉样变性等。
来源资料:《中华肾脏病杂志》 2005年 第7期
1.肾前性急性肾衰竭
由于肾前因素使有效循环血容量减少,致肾血流量灌注不足引起的肾功能损害。肾小球滤过率减低,肾小管对尿素氮、水和钠的重吸收相对增加,病人血尿素氮升高、尿量减少、尿比重增高。肾前性急性肾衰病人的肾小球及肾小管结构保持完整,当肾脏血流灌注恢复正常后,肾小球滤过率也随之恢复。但严重的或持续的肾脏低灌注可使肾前性急性肾衰竭发展至急性肾小管坏死。
(1)有效血容量减少:
①出血 创伤、外科手术、产后、消化道等。
②消化液丢失 呕吐、腹泻、胃肠减压等。
③肾脏丢失应用利尿剂、糖尿病酸中毒等。
④皮肤和黏膜丢失、烧伤、高热等。
⑤第三腔隙丢失 挤压综合征、胰腺炎、低清蛋白血症等。
(2)心输出量减少:包括充血性心功能衰竭、心源性休克、心包填塞、严重心律失常等。
(3)全身血管扩张:败血症、肝功能衰竭、变态反应、药物(降压药、麻醉剂等)。
(4)肾脏血管收缩:去甲肾上腺素等药物的应用、肝肾综合征。
(5)影响肾内血液动力学改变的药物:血管紧张素转换酶遏制剂、非甾体抗炎药。
2.肾后性急性肾衰竭
(1)输尿管阻塞:
①腔内阻塞 结晶体(尿酸等)、结石、血块等。
②腔外阻塞 腹膜后纤维化、肿瘤、血肿等。
(2)膀胱颈阻塞:前列腺肥大、膀胱颈纤维化、神经源性膀胱、前列腺癌等。
(3)尿道阻塞狭窄等。
3.肾性急性肾衰竭
(1)肾小管疾病:急性肾小管坏死最常见。病因分肾缺血和肾中毒。
①肾缺血:肾前性急性肾衰竭的病因未及时解除。
②肾中毒:常见肾毒性物质,如药物、造影剂、重金属、生物毒素、有机溶剂、肌红蛋白尿、血红蛋白尿、轻链蛋白、高钙血症等。
(2)肾小球疾病:如急进性肾炎、狼疮性肾炎等。
(3)急性间质性肾炎:急性(过敏性)药物性间质性肾炎、败血症、严重感染等。
(4)肾微血管疾病:原发性或继发性坏死性血管炎、恶性高血压肾损害。
(5)急性肾大血管疾病:肾脏的双侧或单侧肾动脉/肾静脉血栓形成或胆固醇结晶栓塞;夹层动脉瘤出血,肾动脉破裂。
(6)某些慢性肾脏疾病:在促进慢性肾衰竭恶化的因素作用下,导致慢性肾衰竭急性加重出现急性肾衰竭的临床表现。
来源资料:《国内中西医结合肾病杂志》 2008年 第4期
蛋白电泳:血清蛋白质为胶体物质,在一定条件下带有电荷并在电场中泳动。
生长激素(GH):生长激素是腺垂体分泌的、调节物质代谢的重要激素,促进成年前长骨生长。
胰蛋白酶:胰蛋白酶是胰腺分泌的一种水解酶。能水解由肽链相连的氨基酸类化合物,具有酯酶活性。正常血清中含量甚微。测定血清胰蛋白酶对诊断急性胰腺炎有一定意义。
尿β2-微球蛋白(β2-MG):β2-微球蛋白产生于淋巴细胞,尿液中含量很少,因其分子量小,能自由通过肾小球滤过膜。由肾小球滤过的β2微球蛋白经肾小管时几乎全部被重吸收,如果尿β2-微球蛋白排出增高,则说明肾小管重吸收障碍,称为肾小管性蛋白尿,以区别于白蛋白为主的肾小球性蛋白尿。
在临床尿检查中,尿β2微球蛋白对于肾病检测意义重大。
肾脏MRI检查:MRI能查明肿块的位置、大小、形态、侵犯范围;可鉴别肿块为囊性、实质性、脂肪性,比CT敏感、定性准确。
肾脏超声检查:B超是患者在就诊时经常接触到的医疗检查项目。 在临床上,它被广泛应用于心内科、消化内科、泌尿科和妇产科疾病的诊断。
血清α1微球蛋白(α1-MG):α1微球蛋白是一种糖蛋白,主要在肝脏及淋巴组织中合成,广泛分布于体液及淋巴细胞膜表面。测定α1微球蛋白对诊断肾脏疾病以及评价肾功能有一定的意义。
血清β2微球蛋白(β2-MG):β2微球蛋白是人体白细胞抗原分子的一个β轻链。其主要功能是参与淋巴细胞表面识别及与杀伤细胞手提有关。体内几乎所有有核细胞均能合成β2微球蛋白,并附着于细胞表面。同一个体每日生成β2微球蛋白 的量保持恒定,并分泌于各种体液中。测定血液、尿液、脑脊液中的β2微球蛋白对诊断多种疾病有着重要的意义。
尿液颜色(UCO):尿液的颜色检查就是用肉眼观察尿液的颜色,一般用于评估量尿液的浓缩情况、尿色素的含量以及体内代谢状况,可用于健康人的体检,以及其他尿液异常,排尿不适,或发热的病人的常规化验检查。尿比重(SG) -- 尿比重(SG)即尿比密,是指在4摄氏度时尿液与同体积纯水重量之比。因尿中含有3-5%的固体物质,故尿比冗长大于纯水。尿比重高低随尿中水分、盐类及有机物含量而异在病理的情况下还受蛋白、尿糖及细胞成分等影响,如无水代谢失调,尿比重测定可粗略反映肾小管的浓缩稀释功能。该项检查适应于患有肾脏疾病者,脱水或水过剩者,以及怀疑有异常物质排泄时。
血清氯化物(Cl):体内氯的总量约为100g,主要以氯离子形式广泛存在于组织与体液中,其是细胞外液数量最多的阴离子。它与碳酸氢根的含量密切。氯化物对调节体内水、渗透压与酸碱平衡等都有重要作用。体内氯离子常与钠离子相伴吸收与代谢,变化也常一致。
血铝(Al):铝是体内的微量元素,正常时摄入人体的铝主要由肾脏排出。肾衰病人易发生铝中毒,肾衰时铝的主要来源是血液透析时的透析液,铝可跨膜转移到血中使血铝升高。测定血铝含量,对评估肾功能衰竭,有重要作用。
来源资料:《中华老年医学杂志》 2009年 第8期
手术治疗:
先控制肾蒂,制止出血,清除肾周围血肿及尿外渗后再探查处理肾脏。
①肾脏裂伤修补术:肾脏裂伤范围较局限,整个肾脏血运无障碍者予以修补。
②肾脏部分切除术:肾的一极严重损伤,其余肾组织无损伤或虽有裂伤但可以修补者。
③肾血管修补或肾血管重建术:肾蒂血管撕裂、断裂、血栓形成者。
④肾切除术:肾脏严重碎裂伤无法修补者,严重肾蒂伤血管无法修补或重建者;肾损伤后肾内血管已广泛血栓形成者;肾脏创伤后感染、坏死及继发性大出血者。注意在伤肾切除前,**明确对侧肾脏功能良好,方可进行切除。
综上,肾脏的治疗方法分为手术治疗与非手术治疗。当然,我们都希望是不动手术是较好,但是因为肾脏关乎内脏功能的正常运行。所以还希望大家根据自己的实际情况,所需要手术的请在医生的指导下选择手术。若是症状轻微,那么非手术治疗当然是较好。
预防方法:
(1)积极治疗原发病对各种急、慢性肾小球肾炎、狼疮性肾炎、紫癜性肾炎或可能累及肾脏的疾病(如高血压、糖尿病)积极治疗,防止慢性肾衰的发生。
(2)避免或消除某些危险因素应用对肾脏有毒性的药物、严重感染、脱水、尿路梗阻(如结石、前列腺肥大症)、创伤等因素,往往可使原有肾脏疾病加重,肾功能恶化,促使肾功能衰竭发生。实际上,经常性的、高质量的随诊,可减少或避免这些危险因素发生,或及早发现并加以纠正。
(3)合理的饮食方案低蛋白、低磷和低脂饮食,对慢性肾脏疾病的肾功能保护作用已被得到实验室及临床的证实。目前强调为了预防慢性肾衰的发生,血肌醉在159.1微摩尔/升时就应该限制蛋白摄入量。
(4)应用血管紧张素转化酶遏制剂不仅能控制全身高血压,而且能纠正肾小球高灌注、高滤过状态,有延缓肾衰竭发生的作用。临床常用药物为卡托普利、洛丁新和利压定等。
来源资料:《广西医学》 2007年 第4期
关于我们|招贤纳士|联系我们|用户协议|帮助中心|网站地图|内容合作|友情链接|新浪微博|下载安卓客户端
免责声明:求医网所有建议仅供用户参考。但不可代替专业医师诊断、不可代替医师处方,请谨慎参阅,本站不承担由此引起的相关责任。 Copyright © 2016 QIUYI.CN 京ICP证111012号 公安备案号11011202000697 京ICP备11039101号 互联网药品信息服务资格证书