
鼾症简介
打鼾(医学术语为鼾症、打呼噜、睡眠呼吸暂停综合症)是一种普遍存在的睡眠现象,目前大多数人认为这是司空见惯的,而不以为然,还有人把打呼噜看成睡得香的表现。其实打呼噜是健康的大敌,由于打呼噜使睡眠呼吸反复暂停,造成大脑、血液严重缺氧,形成低血氧症,而诱发高血压、脑心病、心率失常、心肌梗死、心绞痛。夜间呼吸暂停时间超过120秒容易在凌晨发生猝死。
鼾症病因
在医学上,打鼾称为“睡眠呼吸终止症候群”。根据统计数据显示,打鼾问题以男性较为严重,男与女的比例是“6:1”。另一方面,男性打鼾开始得较早,大约在20岁以后就有可能发生,女性较男性为迟,多数发生在40岁以后。

鼾症危害
1994年4月在北京召开的国际鼾症研讨会上,各国专家、学者把打呼噜 确定为“睡眠呼吸暂停综合症”,是病症,是症候群,与27种疾病有关。如何界定呢?每停顿10秒以上为一次呼吸暂停。睡眠一小时,有5次以上大于10秒的停顿,或睡眠7小时中,大于10秒的停顿在30次左右,即为睡眠呼吸暂停综合症。它对人体的危害极大,人的一生有1/3的时间是在睡眠中度过。正常人在睡眠时呼吸均匀,氧气摄入量满足身体各部位的需要。而每晚7小时睡眠,呼吸暂停的人则有300-400秒处于无氧吸入状态,血氧浓度低于正常值约8-10%,这样夜复一夜,年复一年,支离破碎的睡眠,使氧气摄入明显减少,身体各重要部位缺血缺氧,诱发各种严重疾病,如果脑细胞组织持续缺氧4-6分钟就会引起脑细胞的不可逆性死亡。53%的患者脑血管意外发生在夜间睡眠时,近来研究表明打鼾与呼吸暂停是脑血管病一个独立的发病诱因,是发病的主要原因之一。打呼噜在夜间死亡率急剧增加,未经治疗的打呼噜,病史在5年左右的死亡率为11% -13%,每小时呼吸暂停大于15次,8年打呼噜病史者,死亡率37%,因丈夫打鼾而有72.5%的妻子每晚睡眠少1-2小时,或有30.6%从鼾声中惊醒。9.7%的妇女因丈夫的鼾声而导致神经衰弱(因为打呼噜造成婚姻破裂的无从考证)。由此可知,打呼噜绝不是正常现象而是严重疾病,是诱发其它疾病的罪恶之源。

鼾症程度划分
只在很少的情况下,打鼾才会表示问题严重了。如果您鼾声很大,并伴随偶尔的呼吸暂停,您晚上会频繁醒来,那么您可能患上了睡眠呼吸暂停综合征。询问您的伴侣或家人有关这一障碍的具体征象。
睡眠呼吸暂停征是在您入睡时出现呼吸暂停的周期发作。这些呼吸中断现象,可能持续10秒钟或更久,是在您入睡时软腭、悬雍垂、舌头和扁桃体发生松弛时出现的。这与正常打鼾的发生过程是相同的,但是,当患有呼吸暂停征时,气道狭窄更为明显,以致于气道闭合。您的呼吸停止时,切断氧气流进入体内,血液中二氧化碳(CO2)的清除率会降低。您的大脑会检测到CO2浓度的升高,而暂时使您醒过来,再次开放气道,重新恢复呼吸。这一过程可在晚上睡眠期间,重复数次。适当的睡眠变成不可能的事,导致严重疲劳,生活质量下降。 成年人睡眠呼吸暂停症可增加严重健康问题的风险,如心力衰竭,因为它剥夺了患者的水平充足的氧气,而使得心脏工作负担比正常时更重。医生如何识别睡眠呼吸暂停症
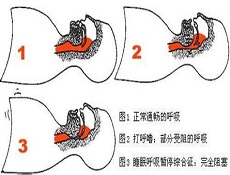
鼾症症状发展
1、先是劳累或酒后睡觉时偶尔打鼾,侧卧位即减轻。
2、逐渐发展到几乎每夜睡觉时都有鼾声如雷,受体位变化的影响不大。
3、大约40岁左右,鼾声出现高低不均,伴有间歇,表明已经出现睡眠呼吸暂停,这时呼吸暂停多在仰卧拉及快动眼等特定的睡眠期出现。
4、数年后,病情逐渐发展到整个睡眠过程中皆有呼吸暂停发生,出现白天嗜睡、记忆力下降等典型症状。
5、严重者出现呼吸衰竭、心脏增大、心律增大、心律失常、血液中红细胞增多等并发症,甚至可发生睡眠时突然死亡打鼾标志上呼吸道狭窄,呼吸暂停时气道则完全阻塞,因而有人认为睡眠打鼾是睡眠呼吸暂停综合征的初期阶段,二者属于同一疾病的不同时期,打鼾不过是茫茫大海中露出的冰山的一角,经过数年、数十年以后将发展成睡眠呼吸暂停综合征。因而将打鼾与睡眠呼吸暂停综合征合称为“重度打鼾病”根据疾病发展的不同时期及病情不同分为四个阶段。

鼾症检查诊断
1.注意耳鼻咽喉、体重和心肺检查;
2.纤维鼻咽镜检查有无新生物、腔大小程度;
3.舌运动情况是否后移;
4.咽腔是否狭窄、塌陷;
5.会厌是否向喉内移位;
6.多导睡眠图检测(包括心电图、脑电图、肌电图、眼动图、呼吸暂停次数及血氧饱和度等);
7.睡眠透视法,从侧面荧光屏上观察咽峡部舌体、鼻咽腔和舌后气道有无狭窄和阻塞;
8.鼾声的声级测定和声谱分析;
在治疗打鼾前,有必要搞清楚是否有阻塞性睡眠呼吸暂停综合征综合症的存在,最常见的是进行夜间睡眠的检查即多导睡眠图检查(在医院进行),治疗OSAS也能同时治疗了鼾声,因此首先要搞清有无OSAS。

鼾症病理原因
我们知道如果气流经过一个狭小的通道时,会有可能发出一个较尖利的声音。当气流不能自由的经过咽部的气道时,造成咽部软组织的振动,打鼾就会发生。这时您会有疑问了,为什么白天不会有"鼾声四起"呢?而只会在深夜时会有"鼾声"呢?
白天清醒时,咽腔周围软组织中的肌肉代偿性收缩而将咽部组织拉紧,使之不会阻塞气道,而在夜间入睡后,肌肉松弛,咽部周围增生肥大的软组织部分阻塞气道,引起气道的局部狭窄。所以当气流经过这个狭窄部位时,产生涡流并引起振动,由此引起人们所熟悉的鼾声。而当这种声音过于响亮时,会将其他人或者本人吵醒。一般说来,气流阻塞加重,打鼾亦随之加剧,睡眠时打鼾但未出现呼吸暂停,我们称之为"单纯鼾症"或者"良性鼾症",简称"鼾症"。
如果您经常打鼾,早晨起来,您是否感觉到头晕或是感觉"睡眠不充足"?如果是这样,但您知道这是怎么造成的吗?
夜间打鼾严重的您,或者不会知道,而您的家人或是您的室友会发现您的有规律的此起彼伏的鼾声会出现暂停。您知道吗,如果肥大的咽部软组织将气流完全堵塞,而气流完全受阻时就会出现呼吸暂停。由于肺部不能得到新鲜空气,大脑会将身体短暂唤醒到刚刚能收缩咽部肌肉的程度,并伴随一个响亮的喘息声,解除气道阻塞,恢复呼吸。该过程循环往复,使本来应该完整的睡眠变得很浅并且支零破碎。晨起时,您可能不会意识到您会有的此过程,但您会感到头晕,依旧"想睡"。由于长期缺乏新鲜空气,导致血氧浓度降低,血液粘稠度增加,患者的肺部、心脏以及其他器官会受到损害,从而导致一些严重疾病的发生,例如高血压、冠心病、心率失常、肺心病、脑血管意外、内分泌紊乱和神经精神疾病等。另外还有研究表明,睡眠呼吸暂停综合症患者的猝死发生率也同样远远高于正常人群。

鼾症如何选择枕头
鼾声的产生:由于打鼾者的气道通常比正常人狭窄,白天清醒时咽喉部肌肉代偿性收缩使气道保持开放,不发生堵塞。但夜间睡眠时神经兴奋性下降,肌肉松弛,咽部组织堵塞,使上气道塌陷,当气流通过狭窄部位时,产生涡流并引起振动,从而出现鼾声,严重时呼吸可以暂时停止,从而影响人的身体健康。
多数鼾症患者知道睡软枕头不好,躺下去头很容易向后仰,脖子和头部自然的曲度发生,使喉部肌肉过度紧张,从而加重打鼾的程度治疗。于是不少鼾症患者便把眼睛瞄上了较硬的枕头,特别是现在天气热了起来,像玉石枕、凉枕,还有一些保健枕,都是不少人夏天的优选枕头。这些枕头确实有一定的保健作用,但打鼾的人在选择时应多考虑考虑。因为过硬的枕头弹性差,枕下去不易变形,枕头会让脖子窝住,使呼吸道的角度改变,呼吸不顺畅,加重打鼾的程度。
因此,对打鼾的人来说,要选择软硬适度的枕头,可以改变上气道肌肉及颌面部的骨骼结构变化,另一方面改善呼吸中枢对呼吸的控制功能异常,使得人体颈部呼吸道恢复平时正常生理曲线,保持咽部和上气道通畅,有效保持晚上睡眠时气流通畅,**限度减轻打鼾。如果习惯睡硬枕头,喜欢仰卧的人在选择枕头时,将虎口向上握拳,枕头的高度等于竖着的一拳高为宜。同时要注意,打鼾的人选择弹力过强的枕头,如弹簧枕、气枕,慢回弹海绵枕等也不好,这样头部不断受到外加的弹力作用,易产生肌肉疲劳和损伤,也会加重打鼾的程度。
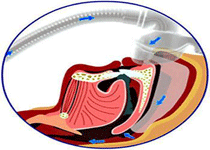
鼾症监护检查
监护方法:睡眠呼吸监护要监测患者睡眠时中枢神经、呼吸和心血管系统功能及睡眠呼吸紊乱的结果,为诊断提供依据。标准的多导睡眠记录仪应彻夜记录如下变量:脑电图、肌电图、心电图、通气、胸腹呼吸运动及呼吸紊乱的结果。直接监测通气需用咬口或面罩收集呼出气,但患者不易耐受,且影响自然睡眠状态。间接监测通气包括定性和半定量二种方法。定性方法可应用热敏电阻或快速C02分析仪监测通过口鼻的呼吸气体。半定量方法可采用磁强计或呼吸感应性体容积描记仪。胸腹呼吸运动可用膈肌电图、经膈压测定和呼吸感应性体容积描记仪监测。呼吸紊乱结果的监测主要有直接或间接测定动脉血氧分压C02分压和氧饱和度。
检查:
1、血液检查 病情时间长、低氧血症严重者,血细胞计数和血红蛋白可有不同程度的增加。
2、动脉血气分析 病情严重或已并发肺心病、高血压、冠心病时,可有低氧血症、高碳酸血症和呼吸性酸中毒。
3、胸部X线检查 并发肺动脉高压、高血压、冠心病时,可有心影增大、肺动脉段突出等相应表现。
4、肺功能检查 病情严重有肺心病、呼吸衰竭时,有不同程度的通气功能障碍。
5、心电图 有高血压、冠心病时,出现心室肥厚、心肌缺血或心律失常等变化。

鼾症治疗
鼾症的治疗大体上可分为两类,即保守治疗和手术治疗。保守治疗包括药物治疗、 减肥 和应用一些医用装置。药物治疗是避免使用安眠药、麻醉药及酒精等降低中枢神经系统兴奋性的药物;应用鼻粘膜收缩剂及类固醇类喷雾剂以改善气道结构和顺应性。因为鼾症与肥胖有关,因此积极有效的减肥计划并付诸实施,有利于改善症状。如果病人有良好的顺应性,鼻内正压通气治疗、舌托等医用装置的应用可有效地改善症状。对于阻塞型鼾症,依据引起鼾症病变部位的不同可采用手术、射频、激光、微波等方法加以治疗。
如果你是鼾症病人,首先应到专科就诊。医生会对你做一次睡眠监测。监测仪器会对您的心脏、大脑活动、呼吸运动、口鼻气流、血氧饱和度、血压和鼾声等情况进行监测,并根据监测结果判断鼾症的性质及严重程度,采取有效的治疗方法。常用的治疗方法:
减肥适合早期及轻度患者,因鼾症患者大多肥胖,可经过锻炼及控制饮食来减轻体重。
手术治疗此适合上气道阻塞的患者,如:鼻甲肥大、鼻中隔偏曲、扁桃体肥大、悬雍垂肥大及软腭低垂等,通过鼻中隔矫正术、腭咽成形术等手术方法解决通气问题。
1、射频消熔疗法。适合轻中度鼾症患者,利用等离子低温消除系统,使咽部肥大的组织减容缩小,此方法简便,创伤小,不出血,一般可以在门诊治疗。
2、经鼻正压通气治疗。通过特制的呼吸机将空气加压,使患者的气道吹开,不再堵塞,**呼吸道阻塞缺氧的并发症。此法无创伤,但患者睡时需戴鼻罩,并应在专科医师的指导下,选购和使用呼吸机。
3、口器治疗。用特别的扩张器睡时放入咽腔,使咽腔扩大,降低上气道阻力。因睡时口内要放扩张器,有不适感,患者不易接受。
总之,引起鼾症的原因是多方面的,往往需要多学科的协作,综合分析后才能确定合适的治疗方案。
鼾症预防与保健措施
1、增强体育锻炼,保持良好的生活习惯。
2、避免烟酒嗜好,因为吸烟能引起呼吸道症状加重,饮酒加重打鼾、夜间呼吸紊乱及低氧血症。尤其是睡前饮酒。
3、对于肥胖者,要积极减轻体重,加强运动。我们的经验是减轻体重的5%—10%以上。
4、鼾症病人多有血氧含量下降,故常伴有高血压、心律紊乱、血液粘稠度增高,心脏负担加重,容易导致心脑血管疾病的发生,所以要重视血压的监测,按时服用降压药物。
5、睡前禁止服用镇静药物、安眠药物,以免加重对呼吸中枢调节的遏制。
6、采取侧卧位睡眠姿势,尤以右侧卧位为宜,避免在睡眠时舌、软腭、悬雍垂松弛后坠,加重上气道堵塞。可在睡眠时背部褙一个小皮球,有助于强制性保持侧卧位睡眠。
7、手术后的患者要以软食为主,勿食过烫的食物。避免剧烈活动。
8.生活中要有一个好的习惯,同时也不要过度的劳累,适当的进行运动。
9、避免烟酒嗜好,因为吸烟能引起呼吸道症状加重,饮酒加重打鼾、夜间呼吸紊乱及低氧血症。尤其是睡前.
10、对于肥胖者,要积极减轻体重,加强运动。

鼾症危害
1、成人经常打呼噜不仅会影响同伴的休息,而且它还会增加患糖尿病的危险。
2、打呼噜会影响患者正常的氧气摄入,这就使患者体内产生高水平的儿茶酚胺类物质,这样就会导致患者对胰岛素产生耐受。
3、在打呼噜和睡眠窒息的患者中常常会发生气道堵塞,这会导致发生高血压和心脏病。那些打呼噜的人发生糖尿病的危险性也会增加,因为睡眠窒息常常与打呼噜有关,而在糖尿病患者中睡眠窒息发生的概率要高于健康成年人。
4、打呼噜是高血压病和心脑血管疾病的第三大危险诱因。打呼噜者猝死发生率远高于正常人群,打呼噜的车祸发生率较正常人高5-8倍。每小时低通气和呼吸暂停超过20次以上者,10年存活率仅为64%。
此英文释义还没有添加
求医百科中的词条正文与判断内容均由用户提供,不代表求医百科立场。如果您需要解决具体问题(如法律、医学等领域),建议您咨询相关领域专业人士。
102本词条对我有帮助关于我们|招贤纳士|联系我们|用户协议|帮助中心|网站地图|内容合作|友情链接|新浪微博|下载安卓客户端
免责声明:求医网所有建议仅供用户参考。但不可代替专业医师诊断、不可代替医师处方,请谨慎参阅,本站不承担由此引起的相关责任。 Copyright © 2016 QIUYI.CN 京ICP证111012号 公安备案号11011202000697 京ICP备11039101号 互联网药品信息服务资格证书